5 Minuten
Zusammenfassung und wichtigste Erkenntnis
Bakterien, die gewöhnlich im menschlichen Mund leben, wurden in atherosklerotischen Plaques in Koronararterien nachgewiesen, und ihre Anwesenheit steht in engem Zusammenhang mit schwerer koronarer Erkrankung und tödlichen Herzinfarkten, wie eine neue Studie unter Leitung von Forschern der Universität Tampere in Finnland zeigt. Die Untersuchung analysierte arterielle Plaques von mehr als 200 Patienten mit koronarer Herzkrankheit und fand DNA- sowie strukturelle Hinweise auf orale Mikroben eingebettet in den Plaquekernen, was auf eine mögliche direkte Rolle oraler Bakterien bei der Destabilisierung und Ruptur von Plaques hindeutet.
Studienaufbau und wissenschaftlicher Hintergrund
Atherosklerose — die fortschreitende Ansammlung von Fett, Cholesterin, Kalzium und zellulären Trümmern an den Gefäßwänden — bleibt eine Hauptursache für Myokardinfarkt (Herzinfarkt). Jahrzehntelang haben epidemiologische Studien schlechten oralen Gesundheitszustand und Parodontitis mit erhöhtem kardiovaskulärem Risiko in Verbindung gebracht, doch ein klarer mechanistischer Zusammenhang war bislang schwer nachzuweisen.
Um zu untersuchen, ob orale Mikroben koronare Plaques kolonisieren, sammelte das Forscherteam koronare Atherome aus zwei Gruppen: 121 Personen, die plötzlich verstarben, und 96 Patienten, denen chirurgisch obstructive Plaques entfernt wurden. Die Proben wurden mittels quantitativer Polymerase-Kettenreaktion (qPCR) zur Erkennung mikrobieller DNA, Immunhistochemie zur Lokalisierung mikrobieller Proteine und Toxine sowie Transkriptomik zur Messung mikrobieller und Wirts-Genexpression im Gewebe untersucht.
Diese sich ergänzenden molekularen und histologischen Techniken zeigten bakterielle Biofilme — strukturierte Mikrobengemeinschaften, eingeschlossen in eine schützende extrazelluläre Matrix — eingebettet im Lipidkern vieler Plaques. Viridans-Streptokokken, eine Gruppe oraler Streptokokken, die häufig in dentalen Biofilmen und im Oropharynx vorkommt, waren die am häufigsten nachgewiesene Linie und fanden sich in etwa 42 % der Plaques in beiden Stichproben (42,1 % der Plaques aus plötzlichen Todesfällen; 42,9 % der chirurgischen Plaques).
Ergebnisse, Interpretation und mögliche Mechanismen
Mikroskopische Bilder und molekulare Signaturen zeigten, dass bakterielle Biofilme tief im Plaquekern lokalisiert waren und potenziell vor dem normalen Immubericht verborgen bleiben. Die Forschenden berichten von einer starken Korrelation zwischen dem Vorhandensein oraler Bakterien und klinischen Befunden: fortgeschrittene Atherosklerose, Tod durch kardiovaskuläre Erkrankungen und Myokardinfarkt — besonders Fälle, die mit Plaqueruptur einhergehen.
Der vorgeschlagene Mechanismus ist, dass ruhende bakterielle Biofilme, die in der Plaque verweilen, klinisch still bleiben können, bis ein sekundärer Stressor — wie eine systemische Infektion, respiratorische Viren, metabolische Veränderungen durch die Ernährung oder Anstiege von Stresshormonen wie Noradrenalin — lokale Entzündungen auslöst. Diese Entzündung könnte die fibröse Kappe schwächen oder den Lipidkern destabilisieren und so eine Plaqueruptur und akute koronare Thrombose auslösen.
Wie die Studienautorinnen und -autoren schreiben: "Die Veränderung von einem stabilen Soft-Core-Koronaratherom zu einer bruchgefährdeten koronaren Plaque kann durch eine chronische bakterielle Infektion in Form eines ruhenden Biofilms, der den Lipidkern und die Wand des Atheroms kolonisiert und der Immunerkennung entgeht, mitverursacht werden." Die Arbeit eröffnet Wege für Diagnostik und Prävention, die sich auf mikrobielle Treiber der Plaque‑Vulnerabilität konzentrieren.
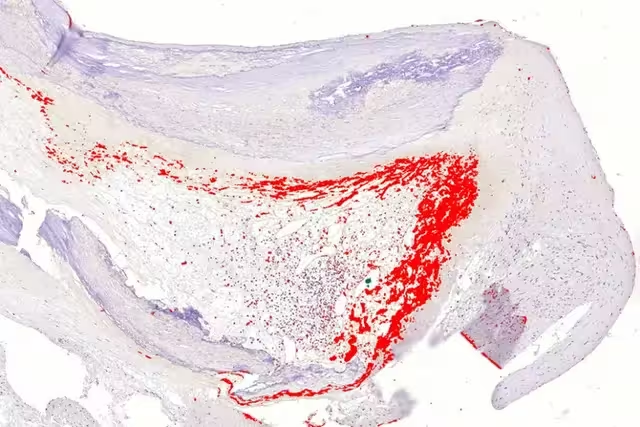
Ein bakterieller Biofilm (rot) wurde im Inneren einer Koronararterien-Plaque gefunden. (Forschungsgruppe Pekka Karhunen/Universität Tampere)
Auswirkungen auf Prävention, Diagnostik und zukünftige Forschung
Wenn diese Ergebnisse repliziert und erweitert werden, könnten sie Strategien zur Herz-Kreislauf-Prävention umgestalten, indem orale Mikrobiologie und antimikrobielle oder biofilmgezielte Ansätze in die Risikobewertung integriert werden. Zukünftige Studien müssen zentrale Fragen beantworten: Wie translozieren orale Mikroben vom Mund ins Gefäßgewebe; welche Arten oder Stämme sind in Plaques am pathogensten; welche Wirtsfaktoren erlauben das Fortbestehen von Biofilmen; und welche Auslöser verwandeln ruhende Biofilme in aktive, entzündliche Läsionen.
Die Diagnostik könnte sich dahin gehend entwickeln, molekulare Screenings zirkulierender bakterieller DNA oder Biomarker für Biofilmaktivität einzubeziehen, während präventive Interventionen verbesserte Mundhygiene, parodontologische Behandlung und gezielte antimikrobielle oder anti‑Biofilm‑Therapien betonen könnten. Wichtig ist, dass die Studie die gesundheitspolitische Botschaft stärkt, dass Mundgesundheit integraler Bestandteil der kardiovaskulären Gesundheit ist.
Expertinneneinschätzung
Dr. Emma Rhodes, eine Forscherin im Bereich kardiovaskuläres Mikrobiom (fiktiv), kommentiert: "Diese Studie liefert überzeugende molekulare Belege dafür, dass orale Mikroben Plaquekerne besiedeln können. Obwohl die Kausalität noch weiter untersucht werden muss, deuten die Daten darauf hin, dass orale Infektionen als modifizierbarer kardiovaskulärer Risikofaktor behandelt werden sollten. Zukünftige randomisierte Studien, die parodontale Therapie und biofilmgerichtete Behandlungen testen, werden entscheidend sein, um den klinischen Nutzen zu bestimmen."
Ihre Perspektive unterstreicht einen pragmatischen Weg nach vorn: Zahnpflege in das Management kardiovaskulärer Risiken integrieren und translationale Forschung vorantreiben, um von der Assoziation zu Interventionen zu gelangen.
Schlussfolgerung
Die Studie der Universität Tampere liefert erhebliche molekulare und histologische Belege, die orale Bakterien — insbesondere Viridans-Streptokokken — mit vulnerablen koronaren Plaques und tödlichen Herzinfarkten verknüpfen. Durch die Identifikation ruhender bakterieller Biofilme im Kern atherosklerotischer Läsionen hebt die Forschung einen potenziell nutzbaren Schnittpunkt zwischen Zahngesundheit, Mikrobiologie und Kardiologie hervor. Weitere Untersuchungen sind erforderlich, um Kausalität zu bestätigen, Übertragungswege zu kartieren und präventive oder therapeutische Strategien zu bewerten, die mikrobielle Biofilme anvisieren, um die Belastung durch akute koronare Ereignisse zu verringern.
Quelle: sciencealert

Kommentar hinterlassen