4 Minuten
Eine wegweisende Studie der Yale University zeigt, dass eine COVID-19-Infektion die Ansammlung von Amyloid-Beta-Proteinen – einem Hauptmerkmal der Alzheimer-Krankheit – nicht nur im Gehirn, sondern auch in den Augen auslösen kann. Diese Erkenntnis bietet neue Einblicke in die biologischen Ursachen von „Brain Fog“, einem häufig auftretenden kognitiven Symptom nach einer Corona-Infektion, und könnte wichtige Auswirkungen auf die künftige Alzheimer-Forschung und Diagnose haben.
Wissenschaftlicher Hintergrund: Brain Fog und Proteinplaques
Viele Menschen berichten nach der Genesung von COVID-19 anhaltende neurologische Probleme wie Vergesslichkeit, Verwirrtheit und Konzentrationsschwierigkeiten, zusammengefasst unter dem Begriff „Brain Fog“. Wissenschaftler versuchen zunehmend, die Mechanismen hinter diesen postviralen Symptomen zu entschlüsseln. Frühere Alzheimer-Studien belegten, dass sich Beta-Amyloid-Plaques – klebrige Proteinablagerungen – im Gehirn und in der Netzhaut von Betroffenen ansammeln und so die neuronale Kommunikation stören. Bislang fehlte jedoch der Nachweis, dass Virusinfektionen außerhalb neurodegenerativer Erkrankungen zu solchen Plaquebildungen beitragen könnten.
Die Yale-Studie: Methoden und zentrale Ergebnisse
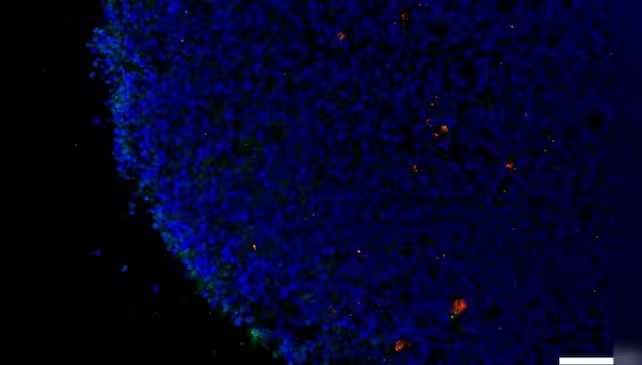
Um eine mögliche Verbindung zu untersuchen, analysierte das Forschungsteam unter der Leitung von Yale postmortal gewonnene menschliche Netzhautproben sowie im Labor gezüchtete Netzhaut-Organoide (dreidimensionale Gewebekulturen aus Stammzellen). Da die Retina als zugänglicher Teil des zentralen Nervensystems gilt, bietet sie eine ideale Möglichkeit, molekulare Veränderungen nachzuverfolgen, die auch im Gehirn auftreten.
Im Fokus standen zwei Schlüsselfaktoren für die Infektion mit SARS-CoV-2 – das für COVID-19 verantwortliche Virus: Neuropilin-1 (NRP1) und das Angiotensin-konvertierende Enzym 2 (ACE2). Mithilfe von RNA-Analysen identifizierten die Forscher eine ausgeprägte Expression von NRP1 in Nervenzellen und Gliazellen von Netzhautproben COVID-19-infizierter Personen. Dies deutet darauf hin, dass das Virus NRP1 als Eintrittspforte sowohl in die Zellen der Netzhaut als auch potenziell ins Gehirn nutzt.
Bemerkenswert war, dass sowohl in Netzhautproben von COVID-19-Patienten ohne vorherige Demenz als auch in „infizierten“ Netzhaut-Organoiden erhöhte Mengen an Amyloid-Beta festgestellt wurden. Der Kontakt der Organoide mit dem Spike-Protein von SARS-CoV-2, das für das Eindringen in Körperzellen verantwortlich ist, führte zu einer signifikanten Steigerung der Amyloid-Beta-Ablagerungen. Besonders vielversprechend: Die Zugabe eines NRP1-Inhibitors verhinderte die schädliche Proteinansammlung und blockierte so den Effekt des Spike-Proteins.
Schlüsselbedeutung: Gesundheit von Gehirn und Auge – neue Therapieansätze
Das Auftreten von Alzheimer-ähnlichen Plaques sowohl im Gehirn als auch in den Augen von COVID-19-Patienten könnte die medizinische Überwachung beider Erkrankungen nachhaltig verändern. Falls die Amyloid-Beta-Spiegel der Retina zuverlässig das Gehirngeschehen widerspiegeln, könnten Augenuntersuchungen zu einer praktischen, nicht-invasiven Methode für die Früherkennung von durch Viren ausgelösten neurodegenerativen Prozessen werden.
Darüber hinaus eröffnet die Studie neue therapeutische Perspektiven: Die gezielte Hemmung von NRP1 könnte helfen, die neurologischen Komplikationen von COVID-19 – einschließlich Brain Fog und möglicherweise auch langfristiger kognitiver Beeinträchtigungen – einzudämmen oder sogar zu verhindern. Wie Dr. Brian Hafler von der Yale School of Medicine betont, „liefert die Beteiligung von NRP1 an der Amyloid-Beta-Aggregation ein konkretes molekulares Angriffsziel für weitere Untersuchungen.“
Amyloid-Beta: Mehr als nur ein Krankheitsmarker?
Amyloid-Beta wird traditionell für die Entstehung von Alzheimer verantwortlich gemacht, doch aktuelle Forschung rückt dieses Protein in ein neues Licht. Aufgrund struktureller Ähnlichkeiten zu antimikrobiellen Peptiden vermuten manche Wissenschaftler, dass Amyloid-Beta auch eine Schutzfunktion übernehmen könnte, indem es im Gehirn als Reaktion auf Infektionen pathogene Eindringlinge „einfängt“. Diese „antimikrobielle Schutz-Hypothese“ könnte erklären, weshalb Virusinfektionen wie COVID-19 die Produktion von Beta-Amyloid fördern.
Da Alzheimer mit einem geschwächten Schutz der Blut-Hirn-Schranke einhergeht, könnte ein Übermaß an Amyloid-Beta nach viralen Infektionen auch als Abwehrmechanismus des Gehirns gegen weitere Schäden dienen.
Zukunftsperspektiven: Ausweitende Forschung und klinische Studien
Das Forschungsteam von Yale plant nun klinische Studien, um zu klären, ob Überlebende von COVID-19 tatsächlich ein erhöhtes Risiko für langwierige neurologische Erkrankungen wie Alzheimer haben. Laut Dr. Hafler besteht das langfristige Ziel darin, „chronische neurologische Folgeschäden nach COVID-19 zu verhindern und durch NRP1-Inhibitoren sowie ähnliche Therapien virusbedingte Amyloid-Pathologien und kognitiven Abbau effektiv zu bekämpfen.“
Die Ergebnisse werfen zudem neue Fragen auf, ob auch andere Viren ähnliche krankhafte Prozesse auslösen können. Während die medizinische Gemeinschaft weiterhin die langfristigen Folgen der Pandemie bewertet, bleibt die Forschung an den Schnittstellen von Virusinfektionen, Proteinablagerungen und neurologischer Gesundheit eine zentrale Priorität.
Fazit
Die aktuellen Erkenntnisse belegen erstmals eine direkte Verbindung zwischen COVID-19 und der Entwicklung von Alzheimer-ähnlichen Amyloid-Beta-Plaques in Retina und Gehirn und liefern mögliche Erklärungen für anhaltende kognitive Symptome wie Brain Fog nach der Infektion. Die Ergebnisse unterstreichen die Bedeutung der Augen bei der Beurteilung der Gehirngesundheit und eröffnen neue diagnostische sowie therapeutische Ansätze, um die neurologischen Langzeitfolgen von Virusinfektionen künftig zu minimieren. Weitere Forschung ist notwendig, um diese Mechanismen vollständig zu verstehen und wirksame Strategien zum Schutz des Gehirns nach überstandener Erkrankung zu entwickeln.
Quelle: science

Kommentare